



Na základě analýzy 90denní standardizované mortality po resekci karcinomu jícnu z administrativních dat českých zdravotních pojišťoven z let 2018-2020 (478 případů) bylo zjištěno, že mezi velkoobjemovými nemocnicemi (=>10 hospitalizačních případů/rok) a maloobjemovými nemocnicemi (<10 hospitalizačních případů/rok) existují významné rozdíly ve standardizované mortalitě. Při detailním pohledu na konkrétní pracoviště jsou tyto rozdíly ještě výraznější. Tyto výstupy dávají jednoznačný podnět k vytvoření vysoce specializovaných center. Národní referenční hodnota tohoto ukazatele činí za sledované období 7,9 %. Velkoobjemové nemocnice mají standardizovanou mortalitu ve výši 4,51 %, zatímco maloobjemové nemocnice mají tuto hodnotu více než trojnásobně vyšší (15,74 %). Z důvodu korektního posouzení výsledků jsou sledovány také standardizované výstupy u celkových komplikací jako pooperační morbidity.
Rozdělení objemu hospitalizačních případů ve sledovaných letech bylo následující:
Kromě 90denní standardizované mortality a standardizovaných komplikací jsou sledovány také další kontextové výstupy nemocniční mortality, mediánu délky hospitalizace a informace o všech sledovaných signifikantních adjustačních faktorech.
Celkové komplikace
Referenční hodnota u standardizovaných celkových komplikací klasifikovaných dle Clavien-Dindo stupeň III-IV, je 23,2 %. I přes očekávaný větší objem komplikovanějších případů u
velkoobjemových nemocnic se referenční čísla pohybují na hodnotě 21,98 %, zatímco u maloobjemových nemocnic na hodnotě 26,17 %.
V průběhu zpracování ukazatele byly diskutovány následující nejčastější otázky:
Tyto otázky jsou zodpovězeny v závěru tohoto dokumentu.
Chirurgie jícnu představuje jednu z úzce specializovaných oblastí chirurgické operativy. Výsledek, za který je považována nejen mortalita, ale také kvalita života pacienta v dlouhodobém horizontu po operaci, závisí na erudici operatéra, související perioperační péči zajištěné na pracovišti s odpovídajícím technickým a personálním vybavením včetně pracovišť komplementu. Komplikace přímo související s operačním výkonem se vyskytují častěji než mortalita.
Ukazatel hodnotí výsledek operačních výkonů provedených pro karcinom jícnu. Přesto, že v operativě jsou využívány thorako- i laparoskopické operační postupy, nelze je ve statistickém zpracování oddělit, protože neexistují samostatné kódy výkonů a vykazování je napříč pracovišti nejednotné.
Výstupem ukazatele je hrubá a standardizovaná mortalita pro pracoviště provádějící resekční výkony na jícnu v ČR vztažené k počtu výkonů včetně 95% intervalů spolehlivosti vyjadřujících statistickou míru nejistoty při odhadu standardizované mortality.
Ukazatel je koncipován jako výsledkový. Měří mortalitu v intervalu 90 dnů od operace a výskyt závažných postoperačních komplikací definovaných dalším operačním nebo jiným intervenčním výkonem následujícím v intervalu 30 dnů po primárním resekčním výkonu na jícnu. Výskyt komplikací je vyjádřen souhrnnou hodnotou pooperační morbidity, vzhledem k tomu, že nelze striktně oddělit chirurgické a nechirurgické komplikace.
Ukazatel volně navazuje na stávající objemový ukazatel OUK_CHI_003_2019, který sleduje počet provedených resekčních výkonů na jícnu bez vazby na dg a pracoviště rozděluje do skupin na velkoobjemové a maloobjemové. Výsledkový ukazatel je zaměřen na plánované resekční výkony jícnu pro karcinom. Ukazatel záměrně nesleduje výkony provedené thorako- či laparoskopicky, neboť odpovídající kódy výkonů nejsou do systému zavedeny ani Vyhláškou MZČR, Seznamem zdravotních výkonů s jejich bodovými hodnotami ani v rámci časové platné klasifikace DRG v podobě markerů. Zdrojem dat pro statistické zpracování jsou administrativní data všech zdravotních pojišťoven. Definované parametry jsou sledovány v rámci hospitalizačního případu sestaveného dle časově příslušné Metodiky IR_DRG nebo CZ_ DRG a na ambulantním dokladu v intervalu 6 měsíců před přijetím k hospitalizaci. Komplikace jsou děleny na skupinu tzv. chirurgických a nechirurgických. Jsou uvažovány pouze závažné komplikace, tedy vyžadující chirurgický či jiný výkon. Stavy řešené konzervativně nejsou zohledněny. Výskyt komplikací je vyjádřen hodnotou pooperační morbidity.
Z pohledu sledování onkologického stadia ukazatel pracuje s předpokladem, že k výkonu mohou být přijati pacienti ve stádiu T1-T4 a, N0-N3, M0 dle TNM klasifikace. Aktuálně nelze propojit data Národního onkologického registru, který informace o klinickém stádu tumoru eviduje, s anonymizovanými administrativními daty. V dalším rozvoji ukazatele bude možné sledovat stádium tumoru prostřednictvím CZ_DRG markerů z administrativních dat zdravotních pojišťoven v případě, že jejich vykazování bude dostatečně kvalitní.
Ukazatel sleduje hospitalizační případy s definovanými prvky dle identifikačního čísla zařízení (IČZ), pacienta dle anonymizovaného identifikátoru a úmrtí dle data z registrů pojištěnců nebo dle kódu ukončení hospitalizace úmrtím. Za hospitalizační případ je považována souvislá doba pobytu na lůžku akutní péče u jednoho poskytovatele zdravotních služeb bez ohledu na odbornost pracoviště dle časově platné Metodiky sestavení případu hospitalizace IR_DRG a CZ_DRG.
Výsledek, tedy mortalita, je vždy přiřazen poskytovateli, který provedl operační výkon. V případě, že byl proveden intervenční výkon na jícnu formou vyžádané péče u jiného poskytovatele, než je pacient hospitalizován, je výsledek přiřazen zařízení, u kterého proběhlo primární přijetí.
Délka sledování je konsenzuálně stanovena od roku 2017 do roku 2020. V rámci standardizace rizik byla data za rok 2017 využita pro sledování signifikantních komorbidit. Aby byly korektně vyhodnoceny výstupy za poslední rok sledování, je nezbytné ze sledování vyjmout vždy posledních 90 dní tohoto roku.
Sledována jsou všechna pracoviště, která provedla alespoň jeden z definovaných výkonů.
Tento ukazatel kvality poskytnutých zdravotních služeb byl navržen Výborem České chirurgické společnosti ČLS JEP.
Hospitalizační případy jsou upřesněny následujícími definičními prvky:
Hlavní diagnóza (HDG):
Vykázání kódů dg dle MKN 10 bude sledováno samostatně v rámci celého hospitalizačního případu na všech typech dokladů 02 a 06 na místě HDG.
Výkony:
Kontextově ukazatel dále sleduje:
Exclusion kritéria (výluky):
Ukazatel byl vytvořen odborným panelem v období 08/2021–06/2022.
Odborný panel byl složený ze zástupců:| Vhodnost k používání / zveřejňování | Doporučeno k užívání1 |
|---|---|
| pro řízení zdravotnictví na celonárodní i regionální úrovni | ANO |
| pro smluvní politiku zdravotních pojišťoven | ANO |
| pro interní využití poskytovatelem ke zlepšení kvality péče | ANO |
| ke zveřejnění na poskytovatele | NE |
1 Doporučení k užívání nutně neznamená, že je možné daný ukazatel užívat bez dalšího omezení či podmínek (např. nutnost používat ukazatel s dalšími údaji či ukazateli)
Důležitost: Péče o pacienty po resekci karcinomu jícnu představuje oblast, které se specializovaně věnuje relativně malý počet poskytovatelů. Výsledek, za který je považována nejen mortalita, ale také kvalita života pacienta v dlouhodobém horizontu s ohledem na sledované komplikace, závisí na specializaci operatéra a související perioperační péči zajištěné na pracovišti s odpovídajícím technickým a personálním vybavením včetně pracovišť komplementu.
Vědecká správnost: Ukazatel byl vyhodnocen jako dostatečně validní pro doporučené formy používání, a to na základě literárních zdrojů a na základě expertního názoru členů odborného panelu. V rámci doporučení k dalšímu vývoji bylo panelisty požadováno doplnění stádia tumoru dle klasifikace TNM do standardizace výsledků.
Proveditelnost: Ukazatel je dobře měřitelný, data a číselníky jsou spolehlivě vykazované v celonárodně ustálené metodice a datovém rozhraní. Výsledky umožňují sledovat individuálně jednotlivé diagnózy podle poskytnutých výkonů.
Užitečnost: Sledování hodnot tohoto ukazatele odráží erudici specializovaných pracovišť (i pracovních týmů), která mají ambici stát se výhledově vysoce specializovanými centry, díky čemuž se očekává zvýšení kvality operační i pooperační péče. Ukazatel byl vyhodnocen jako dostatečně validní pro doporučené formy používání, a to na základě literárních zdrojů a na základě expertního názoru členů odborného panelu. Ukazatel sleduje více faktorů a dobře naplňuje požadavek na posouzení erudice a zkušenosti pracoviště s prováděním těchto výkonů.
Administrativní data zdravotních pojišťoven
Výsledkový ukazatel
01/2018-9/2020 s průběžnou aktualizací o další roky
K adjustaci jsou použity ověřené signifikantní prvky, mezi které patří:
Z výše sledovaných adjustačních faktorů byla statistická významnost pro standardizovanou mortalitu potvrzena u faktoru věku a komorbidity CHOPN. Dále byla potvrzena statistická významnost pro celkové komplikace u faktoru komorbidit CHOPN a chronického srdečního selhání. Vliv ostatních faktorů byl při standardizaci dalších výstupů rovněž posouzen a v případě statistické významnosti zapracován.
Pásma sledování chirurgických pracovišť dle počtu výkonů budou rozdělena v návaznosti na strukturální ukazatel a zahraniční zdroje do 2 objemových skupin:
Sledovány jsou všechny nemocnice, které primárně hospitalizovaly pacienta z důvodu resekce karcinomu jícnu, u kterého bych proveden výše uvedený výkon pro výše uvedenou hlavní diagnózu.
Výsledek, tedy mortalita, je vždy přiřazen poskytovateli, který provedl operační výkon. Každý pacient je do analýzy zařazen unikátně a vždy ve vazbě k prvnímu přijetí.
Překlady pacientů mezi zařízeními nejsou zohledňovány. Překladem se rozumí přeložení pacienta k jinému poskytovateli zdravotních služeb, který je vymezen rozdílným, identifikačním číslem zařízení (IČZ). Výsledky jsou přiřazeny pracovišti, které výkon provedlo.
Výstupem tohoto výsledkového ukazatele jsou hrubé a standardizované mortality pro všechna chirurgická pracoviště, která v definovaném období 2018-2020 provedla aspoň jeden definovaný výkon na jícnu včetně 95% intervalů spolehlivosti vyjadřujících statistickou míru nejistoty při odhadu standardizované mortality daného poskytovatele zdravotních služeb. více
Referenční národní mortalita – jedná se o podíl počtu pacientů s definovaným výkonem na jícnu pro karcinom zemřelých v ČR do 90 dnů od přijetí za sledované časové období (např. 1 rok) vůči počtu všech pacientů s definovaným výkonem na jícnu pro karcinom v ČR.
Hrubá mortalita poskytovatele zdravotních služeb (PZS) – jedná se o podíl počtu pacientů s definovaným výkonem na jícnu pro karcinom zemřelých do 90 dnů od přijetí za sledované časové období (např. 1 rok) vůči počtu všech pacientů daného poskytovatele s definovaným výkonem a dg za sledované časové období (např. 1 rok).
Standardizovaná mortalita PZS – jedná se o hrubou mortalitu standardizovanou (adjustovanou) na příslušné adjustační faktory (věk, pohlaví, vybrané komorbidity) pomocí modelu logistické regrese vytvořeného na datech všech PZS v ČR. Důvodem adjustace je umožnění srovnání mezi pracovišti i v případě nerovnoměrně rozložené skladby pacientů.
ZNÁZORNĚNÍ A INTERPRETACE VÝSLEDKŮ UKAZATELEZařízení, která budou mít celý interval spolehlivosti pro standardizovanou mortalitu nad hodnotou národní referenční mortality, budou v grafu označena červený semaforem a budou zasluhovat bližší rozbor na základě dalších kontextových tabulek. Naopak pracoviště, která budou mít celý interval spolehlivosti standardizované mortality pod hodnotou národní referenční mortality, budou označena zeleným semaforem a mohou sloužit jako příklad ke sledování příčin úspěšné péče. Pracoviště, u kterých se bude interval spolehlivosti standardizované mortality překrývat s hodnotou národní referenční mortality, budou mít oranžový semafor – u těchto zařízení nebude statisticky možné posoudit, zda jsou spíše lepší nebo horší. Obdobným způsobem jsou výsledkové ukazatele znázorňovány ve většině zemí s vyspělou agendou měření kvality.
Metodika výpočtu standardizované mortality RhAby hodnota výsledkového ukazatele opravdu odpovídala kvalitě daného poskytovatele, musíme ukazatel očistit od případného nežádoucího vlivu jiné skladby pacientů mezi centry. Tento proces se nazývá standardizace (adjustace) a jeho výsledkem jsou hodnoty ukazatelů, které by dané centrum dosahovalo, pokud by skladba jeho pacientů odpovídala skladbě pacientů v referenční populaci. Referenční populaci zpravidla tvoří všechny zkoumané případy všech zkoumaných nemocnic. Po standardizaci ukazatel tedy vyjadřuje, jak by srovnávaná zařízení byla úspěšná, kdyby léčila všechna úplně stejné pacienty, což je důležité. Popis metodiky jsme pro české prostředí převzali z americké agentury pro měření kvality AHRQ (publikace Quality indicators empirical methods, původní autor Stanford University, 2014).
Standardizovaná mortalita Rh v % je definována následujícím vzorcem: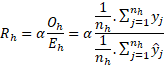
Pozorovaná (observed) míra úmrtnosti Oh v čitateli vzorce vyjadřuje poměr opravdového počtu pacientů dané nemocnice, kteří zemřeli po výkonu resekce jícnu pro karcinom, k celkovému počtu pacientů dané nemocnice, kteří byli léčeni s definovanou diagnózou. Proměnná yj nabývá hodnoty 1, pokud úmrtí opravdu nastalo a 0 pokud nenastalo.. Proměnná yj nabývá hodnoty 1, pokud úmrtí nastalo, a 0 pokud nenastalo. Proměnná nh vyjadřuje počet pacientů léčených v dané nemocnici.
Očekávaná (expected) míra mortality Eh ve jmenovateli vzorce vyjadřuje, jakou pozorovanou míru úmrtnosti očekáváme při daných charakteristikách pacientů dané nemocnice. Proměnná ŷj vyjadřuje vypočítanou pravděpodobnost, že u pacienta j se svými danými charakteristikami úmrtí nastane. Tato pravděpodobnost je pro každého pacienta na základě jeho charakteristik vypočítána na základě modelu logistické regrese. Model je vytvořen z dat všech sledovaných zařízení a po vytvoření umí pro každého pacienta předpovědět na základě jeho charakteristik pravděpodobnost jeho úmrtí. Součet těchto očekávaných pravděpodobností úmrtí pacientů z daného zařízení vydělený počtem pacientů nh léčených s definovanou dg v daném zařízení určuje očekávanou míru úmrtnosti Eh.
Finálně získáme standardizovanou míru úmrtnosti vynásobením podílu pozorované míry úmrtnosti Oh a očekávané míry úmrtnosti Eh (na základě modelu) s referenční národní mortalitou α.
Tvorba modelu začíná určením standardizačních rizikových faktorů (tzv. adjustační faktory), které by mohly ovlivnit výsledek srovnání, a ve kterých se zařízení liší. Pokud není předpokládán vliv faktoru na výsledek nebo je jeho rozložení mezi zařízeními homogenní, není třeba tento faktor do standardizace zařazovat.
Jedná se o vícerozměrný statistický model, kde vysvětlovanou proměnnou y je nějaká binární proměnná s hodnotami 0 a 1 (např. úmrtnost) a vysvětlujícími proměnnými xi jsou jednotlivé potenciální vstupní rizikové faktory. Výstupem logistické regrese je rovnice pro odhad pravděpodobnosti např. úmrtnosti pro konkrétní kombinaci rizikových faktorů daného pacienta. Tvar rovnice je následující:
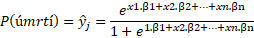
Za x1,…, xn dosadíme hodnoty jednotlivých proměnných pro konkrétního pacienta. Koeficienty β1, …, βn jsou koeficienty modelu.
Pro výpočet jsou použita administrativní data zdravotních pojišťoven pouze těch pacientů, u nichž jsou dostupné všechny potřebné údaje.
Expertní panel se shodl, že je při interpretaci výsledků tohoto ukazatele třeba se orientovat podle referenčních hodnot mortality pro celou ČR a současně podle kontextových údajů sledovaných komplikací tohoto výsledkového ukazatele. Podrobněji je tato interpretace uvedena v abstraktu výše.
Zařízení, která mají celý interval spolehlivosti pro standardizovanou mortalitu nad hodnotou národní referenční mortality, jsou ve výsledcích označena červený semaforem a zasluhují bližší rozbor na základě dalších kontextových tabulek. Naopak pracoviště, která mají celý interval spolehlivosti standardizované mortality pod hodnotou národní referenční mortality, jsou označena zeleným semaforem a mohou sloužit jako příklad ke sledování příčin úspěšné péče. Pracoviště, u kterých se interval spolehlivosti standardizované mortality překrývá s hodnotou národní referenční mortality, není možné statisticky posoudit jako lepší nebo horší. Obdobným způsobem jsou výsledkové ukazatele znázorňovány ve většině zemí s vyspělou agendou měření kvality.
Tento ukazatel je v rámci dostupnosti dat ze strany ČCHS ČLS JEP považován za impulz k další organizaci péče s cílem vytvoření vysoce specializovaných center.
V dalším rozvoji ukazatele bude možné sledovat stádium tumoru prostřednictvím CZ_DRG markerů z administrativních dat zdravotních pojišťoven v případě, že jejich vykazování PZS bude dostatečně kvalitní.
1. Jak je ve výsledcích zohledněn vliv práce velkoobjemových chirurgů?
Častým argumentem proti centralizaci specializovaných výkonů je skutečnost, že místo objemu výkonů na zařízení (tzv „hospital volume“) by se měl posuzovat zejména počet výkonů na chirurga (tzv „surgery volume“). Tedy, že velkoobjemový chirurg může dělat stejný výkon ve více zařízeních. Toto však z českých administrativních dat není možné zjistit. Studie potvrzující vysokou korelaci mezi kvantitou a kvalitou popisují však velice podrobně nejen důležitost erudice daného chirurga, ale zejména celého týmu nemocnice při vzniku následných komplikací po samotném výkonu, kdy už samotný velkoobjemový chirurg není přítomen.
2. Jak je zajištěno srovnání pracovišť i v případě odlišné struktury léčených pacientů?
Možnost srovnání pracovišť i při případné rozdílné skladbě pacientů je zajištěna principem stratifikace pracovišť a principem standardizace dat. Na základě principu stratifikace jsou v rámci ukazatele srovnávána vždy pouze pracoviště podobné velikosti. Na základě principu standardizace jsou prostřednictvím modelu logistické regrese výsledky srovnání spravedlivě standardizovány (adjustovány) na věk pacientů, jejich pohlaví, ale také na důležité komorbidity. Pokud má tedy některé zařízení v datech vyšší věk pacientů nebo třeba častější výskyt důležitých komorbidit, výsledek toto spravedlivě reflektuje, přestože se tato velká rozdílnost pacientů mezi pracovišti v datech nepotvrdila. V případě ukazatele 90denní standardizované mortality pacientů po resekci karcinomu jícnu je také u každého pracoviště uveden procentní podíl pacientů se sledovanými komorbiditami, který usnadní úvahy, zda poměrně významné rozdíly mezi pracovišti jsou způsobeny pouze jinou skladbou pacientů, nebo je rozdíly možno zlepšit hledáním rozdílů mezi pracovišti s horšími a lepšími hodnotami uvedeného ukazatele.
3. Je standardizace výstupů korektní bez zohlednění stádia TNM?
Přestože se účastníci panelu shodli na nutnosti doplnění stádií tumoru TNM dle klasifikace CZ_DRG markerů z administrativních dat zdravotních pojišťoven do adjustačních faktorů při dostatečné kvalitě těchto dat, lze již nyní konstatovat, že ukazatel nepřímo již v této verzi adjustuje stádium nádoru neoadjuvantní chemoterapie/radioterapie v předchorobí.
[1] Birkmeyer, J. D., Siewers, A. E., Finlayson, E. V. A., Stukel, T. A., Lucas, F. L., Batista, I., … Wennberg, D. E. (2002b). Hospital Volume and Surgical Mortality in the United States. New EnglandJournalofMedicine, 346(15), 1128–1137. https://doi.org/10.1056/NEJMsa012337
[2] Reames, B. N., Ghaferi, A. A., Birkmeyer, J. D., &Dimick, J. B. (2014e). Hospitalvolume and operative mortality in the modern era. Annals of Surgery, 260(2), 244–251. https://doi.org/10.1097/SLA.0000000000000375
[3] Birkmeyer, J. D., Sun, Y., Wong, S. L., &Stukel, T. A. (2007f). Hospital volume and late survival after cancer surgery. Ann Surg, 245(5), 777–783. https://doi.org/10.1097/01.sla.0000252402.33814.dd
[4] Killeen, S. D., O’Sullivan, M. J., Coffey, J. C., Kirwan, W. O., &Redmond, H. P. (2005g). Provider volume and outcomes for oncological procedures. British Journal of Surgery, 92(4), 389–402. https://doi.org/10.1002/bjs.4954
[5] Altieri, M. S., Yang, J., Telem, D. A., Chen, H., Talamini, M., &Pryor, A. (2016h). Robotic-assisted outcomes are not tied to surgeon volume and experience. Surgical Endoscopy and Other Interventional Techniques, 30(7), 2825–2833. https://doi.org/10.1007/s00464015-4562-6
[6] Fischer, C., Lingsma, H., Klazinga, N., Hardwick, R., Cromwell, D., Steyerberg, E., &Groene, O. (2017i). Volume-outcomerevisited: The effect of hospital and surgeon volumes on multiple outcome measures in oesophago-gastric cancer surgery. PLoS ONE, 12(10), 1–11. https://doi.org/10.1371/journal.pone.0183955
[7] Nimptsch, U., & Mansky, T. (2017ac). Hospital volume and mortality for 25 types of inpatient treatment in German hospitals: Observational study using complete national data from 2009 to 2014. BMJ Open, 7(9). https://doi.org/10.1136/bmjopen-2017-016184
červeně jsou podbarveny hodnoty standardizované mortality těch poskytovatelů, kteří mají celý interval spolehlivosti nad celorepublikovou referenční hodnotou. Výsledky těchto poskytovatelů jsou signifikantně horší a je třeba jim věnovat zvýšenou pozornost.
zeleně jsou podbarveny hodnoty standardizované mortality těch poskytovatelů, kteří mají celý interval spolehlivosti pod celorepublikovou referenční hodnotou. Výsledky těchto poskytovatelů jsou signifikantně lepší a mohou sloužit jako příklad nadstandardně dobře poskytnuté péče. Ostatní poskytovatelé mají výsledky v souladu s celorepublikovou referenční hodnotou, takže u nich nelze prohlásit, že mají výsledky lepší nebo horší než tato hodnota.
| Velikost poskytovatele | Počet pacientů | Průměrný věk | Průměrná délka hospitalizace | Medián délky hospitalizace | Hrubá 90denní mortalita | Standardizovaná 90denní mortalita | Nemocniční mortalita | Celkové komplikace | Hypertenze | Diabetes | Antikoagulace | Chemoterapie nebo radioterapie | CHOPN | ICHS | CHSS |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Velkoobjemové | 341 | 62,988 | 19,777 | 15 | 4,39% (15) | 4,51% (15) | 4,46% (15) | 21,98% (74) | 9,09% (31) | 25,80% (88) | 40,76% (139) | 58,65% (200) | 10,85% (37) | 20,52% (70) | 1,75% (6) |
| Maloobjemové | 137 | 63,015 | 24,708 | 18 | 16,78% (23) | 15,74% (23) | 10,56% (15) | 26,17% (37) | 14,59% (20) | 22,62% (31) | 33,57% (46) | 58,39% (80) | 19,70% (27) | 16,78% (23) | 0,00% (0) |
| Velikost poskytovatele | Název poskytovatele | Počet pacientů | Průměrný věk | Průměrná délka hospitalizace | Medián délky hospitalizace | Hrubá 90denní mortalita | Standardizovaná 90denní mortalita | Nemocniční mortalita | Celkové komplikace | Hypertenze | Diabetes | Antikoagulace | Chemoterapie nebo radioterapie | CHOPN | ICHS | CHSS |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Velkoobjemové | ************ | 201 | 62,801 | 16,577 | 13 | 2,48% (5) | 2,52% (5) | 2,50% (5) | 19,22% (38) | 9,95% (20) | 24,37% (49) | 37,31% (75) | 63,68% (128) | 11,94% (24) | 25,87% (52) | 2,48% (5) |
| Velkoobjemové | ************ | 44 | 61,273 | 25,727 | 19 | 11,36% (5) | 14,06% (5) | 9,70% (4) | 25,56% (11) | 13,63% (6) | 27,27% (12) | 27,27% (12) | 70,45% (31) | 2,27% (1) | 15,90% (7) | 0,00% (0) |
| Velkoobjemové | ************ | 34 | 62,294 | 21,265 | 19 | 2,94% (1) | 3,35% (1) | 3,01% (1) | 11,78% (4) | 8,82% (3) | 20,58% (7) | 82,35% (28) | 70,58% (24) | 8,82% (3) | 5,88% (2) | 0,00% (0) |
| Velkoobjemové | ************ | 33 | 66,333 | 20,697 | 15 | 3,03% (1) | 2,38% (1) | 2,85% (1) | 20,87% (7) | 0,00% (0) | 27,27% (9) | 42,42% (14) | 21,21% (7) | 24,24% (8) | 21,21% (7) | 3,03% (1) |
| Velkoobjemové | ************ | 29 | 63,897 | 30,138 | 24 | 10,34% (3) | 11,12% (3) | 14,62% (4) | 49,17% (14) | 6,89% (2) | 37,93% (11) | 34,48% (10) | 34,48% (10) | 3,44% (1) | 6,89% (2) | 0,00% (0) |
| Maloobjemové | ************ | 23 | 68,087 | 21,565 | 18 | 26,08% (6) | 21,90% (6) | 17,42% (4) | 17,19% (4) | 13,04% (3) | 21,73% (5) | 34,78% (8) | 56,52% (13) | 13,04% (3) | 26,08% (6) | 0,00% (0) |
| Maloobjemové | ************ | 21 | 62,19 | 26,667 | 22 | 19,04% (4) | 20,36% (4) | 18,95% (4) | 37,53% (8) | 14,28% (3) | 14,28% (3) | 47,61% (10) | 80,95% (17) | 14,28% (3) | 19,04% (4) | 0,00% (0) |
| Maloobjemové | ************ | 20 | 60,4 | 26,45 | 14,5 | 10,00% (2) | 10,06% (2) | 4,68% (1) | 14,31% (3) | 25,00% (5) | 15,00% (3) | 20,00% (4) | 80,00% (16) | 25,00% (5) | 15,00% (3) | 0,00% (0) |
| Maloobjemové | ************ | 17 | 59,706 | 15,059 | 13 | 5,88% (1) | 5,41% (1) | 0,00% (0) | 5,54% (1) | 11,76% (2) | 29,41% (5) | 35,29% (6) | 29,41% (5) | 29,41% (5) | 0,00% (0) | 0,00% (0) |
| Maloobjemové | ************ | 13 | 61,154 | 31,077 | 23 | 7,69% (1) | 8,41% (1) | 0,00% (0) | 37,76% (5) | 7,69% (1) | 23,07% (3) | 0,00% (0) | 38,46% (5) | 15,38% (2) | 0,00% (0) | 0,00% (0) |
| Maloobjemové | ************ | 9 | 56,667 | 21,556 | 20 | 22,22% (2) | 24,68% (2) | 9,97% (1) | 41,40% (4) | 11,11% (1) | 11,11% (1) | 44,44% (4) | 77,77% (7) | 33,33% (3) | 33,33% (3) | 0,00% (0) |
| Maloobjemové | ************ | 9 | 71,667 | 32,333 | 26 | 44,44% (4) | 32,02% (4) | 45,02% (4) | 55,26% (5) | 11,11% (1) | 66,66% (6) | 66,66% (6) | 22,22% (2) | 11,11% (1) | 22,22% (2) | 0,00% (0) |
| Maloobjemové | ************ | 7 | 64,714 | 30,571 | 18 | 0,00% (0) | 0,00% (0) | 0,00% (0) | 26,98% (2) | 14,28% (1) | 0,00% (0) | 42,85% (3) | 71,42% (5) | 28,57% (2) | 14,28% (1) | 0,00% (0) |
| Maloobjemové | ************ | 5 | 58,8 | 25,2 | 22 | 0,00% (0) | 0,00% (0) | 0,00% (0) | 38,74% (2) | 40,00% (2) | 20,00% (1) | 0,00% (0) | 80,00% (4) | 20,00% (1) | 0,00% (0) | 0,00% (0) |
| Maloobjemové | ************ | 4 | 58,5 | 20,25 | 17,5 | 0,00% (0) | 0,00% (0) | 0,00% (0) | 0,00% (0) | 0,00% (0) | 0,00% (0) | 25,00% (1) | 50,00% (2) | 25,00% (1) | 0,00% (0) | 0,00% (0) |
| Maloobjemové | ************ | 3 | 74,333 | 37,667 | 41 | 66,66% (2) | 34,60% (2) | 0,00% (0) | 62,10% (2) | 0,00% (0) | 66,66% (2) | 33,33% (1) | 33,33% (1) | 33,33% (1) | 33,33% (1) | 0,00% (0) |
| Maloobjemové | ************ | 3 | 65,667 | 25,667 | 15 | 0,00% (0) | 0,00% (0) | 0,00% (0) | 34,32% (1) | 33,33% (1) | 33,33% (1) | 66,66% (2) | 100,00% (3) | 0,00% (0) | 66,66% (2) | 0,00% (0) |
| Maloobjemové | ************ | 2 | 65 | 14 | 14 | 50,00% (1) | 56,12% (1) | 54,13% (1) | 0,00% (0) | 0,00% (0) | 50,00% (1) | 50,00% (1) | 0,00% (0) | 0,00% (0) | 50,00% (1) | 0,00% (0) |
| Maloobjemové | ************ | 1 | 57 | 16 | 16 | 0,00% (0) | 0,00% (0) | 0,00% (0) | 0,00% (0) | 0,00% (0) | 0,00% (0) | 0,00% (0) | 0,00% (0) | 0,00% (0) | 0,00% (0) | 0,00% (0) |