



Na základě analýzy 90denní standardizované mortality pacientů po resekci karcinomu tlustého střeva z administrativních dat českých zdravotních pojišťoven z 01/2017-09/2019 bylo zjištěno, že mezi velkoobjemovými a maloobjemovými pracovišti existují spíše menší rozdíly. Z důvodu posouzení korektnosti výsledků jsou výstupy sledovány odděleně u pacientů v plánovaném a pacientů v akutním režimu. U velkoobjemových pracovišť (více než 30 výkonů/rok) byla zjištěna standardizovaná mortalita 19,47 % (u akutních výkonů) a 7,04 % (u plánovaných výkonů), zatímco u maloobjemových pracovišť (méně než 30 výkonů/rok) byla zjištěna standardizovaná mortalita 22,78 % (u akutních výkonů) a 8,10 % (u plánovaných výkonů).
Při rozdělení pracovišť do menších skupin dle počtu výkonů/rok jsou rozdíly již výraznější. Konkrétně u akutních případů: 18,04 % (více než 50 výkonů/rok); 21,27 % (30-50 výkonů/rok); 22,41 % (15-30 výkonů/rok); 23,89 % (méně než 15 výkonů/rok). Rozdíly podle velikosti pracovišť u plánovaných výkonů: 6,57 % (více než 50 výkonů/rok); 7,83 % (30-50 výkonů/rok); 7,81 % (15-30 výkonů/rok); 9,16 % (méně než 15 výkonů/rok).
Ukazatel umožňuje také srovnání mezi méně a více úspěšnými pracovišti. U některých pracovišť standardizovaná mortalita významně překračuje referenční mortalitu 20,57 % (u akutních operací), resp. 7,34 % (u plánovaných operací), zejména pak u poskytovatelů s menším objemem výkonů (do 30 případů ročně), čímž se nabízí otázka stanovení prahové hodnoty ročního počtu provedených výkonů pro kvalitní poskytování této péče. Alarmující jsou tyto rozdíly u plánovaných operací.
Odchylky ve standardizované mortalitě od výše uvedených referenčních hodnot byly zjištěny také u největších sledovaných zařízení nad 50 výkonů/rok. Standardizovaná mortalita akutních případů se zde pohybovala v rozmezí 6,51 % - 39,02 %, u plánovaných operací v rozmezí 0,69 % - 10,95 %.
Na základě zjištěných výsledků závěry ukazatele nejspíše nedávají podnět k vyšší centralizaci této péče, zejména u plánovaných operací.
Kontextově byly zkoumány také chirurgické komplikace a ostatní komplikace v rámci dané hospitalizace. Při posouzení obou těchto typů komplikací se neprojevily rovněž žádné zásadní rozdíly ve výsledcích mezi jednotlivými typy pracovišť. Chirurgické komplikace byly zjištěny v případě velkoobjemových pracovišť (nad 30 výkonů/rok) u 52,37 % akutních případů, zatímco u maloobjemových pracovišť (do 30 výkonů/rok) u 56,57 % akutních případů. Ostatní komplikace byly zjištěny v případě velkoobjemových pracovišť u 16,80 % akutních případů, zatímco u maloobjemových pracovišť u 19,23 % akutních případů. V případě plánovaných operací byly chirurgické komplikace zjištěny u velkoobjemových pracovišť u 27,38 % případů a u maloobjemových pracovišť u 27,00 % případů. Současně byly v případě plánovaných operací zjištěny ostatní komplikace u velkoobjemových pracovišť u 8,43 % případů a u maloobjemových pracovišť u 11,79 % případů. Existují však významné rozdíly mezi jednotlivými pracovišti, které by bylo vhodné hlouběji prozkoumat.
Hledáním rozdílů mezi úspěšnějšími a méně úspěšnými pracovišti na základě tohoto indikátoru bude možno dosáhnout stavu, kdy se tyto rozdíly méně úspěšných pracovišť od referenční hodnoty významně zmenší, a i samotná referenční hodnota národní standardizované mortality se tak může významně snížit.
V zahraničních publikacích se uvádí, že laparoskopické operace jsou pro pacienty lepší, v ČR je však podíl těchto operací stále nižší ve srovnání se zahraničím. U plánovaných operací je podíl laparoskopických výkonů u velkoobjemových pracovišť (nad 50 výkonů/rok) 19,47 %, u akutních operací je tento podíl 6,73 %. V zahraničí se podíl těchto operací pohybuje běžně okolo 50 %. Tomuto podílu se blíží paradoxně nejvíce plánované operace v zařízeních s objemem 30-50 výkonů ročně (35,12 %).
Mezi velkoobjemovými a maloobjemovými pracovišti neexistují žádné zásadní rozdíly v průměrné délce hospitalizace. U velkoobjemových pracovišť (více než 30 výkonů/rok) byla zjištěna průměrná délka hospitalizace 20,14/13,72 (akutní/plánované operace) dní, zatímco u maloobjemových pracovišť (méně než 30 výkonů/rok) byla zjištěna průměrná délka hospitalizace 20,98/14,84 (akutní/plánované operace) dní.
Nejmenší sledované nemocnice (méně než 15 případů ročně) mají více paliativních zákroků (17,88 % u akutních případů), současně mají ale vyšší mortalitu. Z tohoto rozdílu vyplývá nutnost zohlednění radikality výkonů, která se může projevit v recidivě výkonů po 3 sledovaných měsících.
V průběhu zpracování ukazatele byly diskutovány následující nejčastější otázky:
Ukazatel je koncipován jako výsledkový, který porovnává mortalitu v intervalu do 90 dnů od přijetí a/nebo výskyt definovaných komplikací v hospitalizaci u pacientů, kterým byl proveden primární resekční nebo paliativní výkon pro karcinom tlustého střeva.
Výsledek je sledován u dvou skupin pacientů (elektivní/plánované vs. akutní výkony). První skupinou jsou hospitalizační případy pacientů, kdy byla operace provedena v plánovaném režimu (elektivní výkony) na základě předchozí endoskopické diagnostiky tumoru. Druhou skupinu představují případy, kdy byl proveden výkon pro akutní stav.
V rámci měření ukazatel porovnává kontextově výsledek jednotlivých PZS s ohledem na poměrné zastoupení otevřených a laparoskopických operací.
Z pohledu sledování onkologického stadia nádoru mohou být k výkonu na tlustém střevu přijati pacienti ve stádiu T1-T4. Vzhledem k tomu, že aktuálně nelze propojit data Národního onkologického registru, který tyto informace eviduje, s anonymizovanými daty ZP nelze v této verzi ukazatele sledovat stadium ani grading tumoru.
Tento ukazatel kvality poskytnutých zdravotních služeb byl navržen Výborem České chirurgické společnosti ČLS JEP.
Za hospitalizační případ je považována souvislá doba hospitalizace na lůžku akutní péče u jednoho poskytovatele zdravotních služeb bez ohledu na odbornost pracoviště. Hospitalizační případy jsou upřesněny následujícími definičními prvky:
Hlavní diagnóza (HDG):Ukazatel byl vytvořen a aktualizován odborným panelem v období 11/2020–06/2021
Odborný panel byl složený ze zástupců:| Vhodnost k používání / zveřejňování | Doporučeno k užívání1 |
|---|---|
| pro řízení zdravotnictví na celonárodní i regionální úrovni | ANO |
| pro smluvní politiku zdravotních pojišťoven | ANO |
| pro interní využití poskytovatelem ke zlepšení kvality péče | ANO |
| ke zveřejnění na poskytovatele | NE2 |
Důležitost: Kolorektální chirurgie představuje jednu z úzce specializovaných oblastí. Výsledek, za který je považována nejen mortalita, ale také kvalita života pacienta v dlouhodobém horizontu po operaci karcinomu tlustého střeva, závisí na erudici operatéra, související perioperační péči zajištěné na pracovišti s odpovídajícím technickým a personálním vybavením včetně pracovišť komplementu. Komplikace se vyskytují častěji než mortalita v přímé souvislosti s operačním výkonem.
Vědecká správnost: Ukazatel byl vyhodnocen jako dostatečně validní pro doporučené formy používání, a to na základě literárních zdrojů a na základě expertního názoru členů odborného panelu.
Proveditelnost: Ukazatel je dobře měřitelný, data a číselníky jsou spolehlivě vykazované v celonárodně ustálené metodice a datovém rozhraní. Plánované výkony jsou pro účel tohoto výsledkového ukazatele identifikovány z administrativních dat výkonem endoskopického vyšetření v časovém rozpětí do 3 měsíců před výkonem na tlustém střevu. Dle popsaných podmínek ukazatel měří kontextově výskyt definovaných komplikací a současně i mortalitu kódem výkonu, a/nebo kódem vedlejší diagnózy v intervalu 90 dnů od primárního přijetí.
Užitečnost: Sledování hodnot tohoto ukazatele odráží erudici pracovišť i pracovních týmů, a tím i předpoklad kvality operační i pooperační péče. Ukazatel byl vyhodnocen jako dostatečně validní pro doporučené formy používání, a to na základě literárních zdrojů a na základě expertního názoru členů odborného panelu. Ukazatel sleduje více faktorů a dobře naplňuje požadavek na posouzení erudice a zkušenosti pracoviště s prováděním těchto výkonů.
K - dávky
Výsledkový ukazatel
01/2017 až 09/2019 s průběžnou aktualizací o další roky
K adjustaci jsou použity pouze ověřené signifikantní prvky, mezi které patří věk a pohlaví pacienta.
Dále byly v rámci standardizace posuzovány následující faktory:
Vliv přítomnosti léčené hypertenze, užívání antikoagulancií, diabetu v osobní anamnéze byl při tvorbě ukazatele posouzen, ovšem ze statistického hlediska se neprokázal jako relevantní pro měřený výsledek.
V adjustaci nebylo možné zohlednit morbiditu pacientů (kvůli rozdílné míře přesnosti vykazovaní vedlejších diagnóz mezi jednotlivými poskytovateli). Z tohoto důvodu byla při srovnání použita také metoda stratifikace výsledků podle typu pracoviště dle níže definovaného rozdělení.
Sledovány jsou všechny nemocnice, kde se vyskytl alespoň jeden z výše uvedených výkonů. Seznam zařízení se bude shodovat se seznamem pro objemový ukazatel OUK_CHI_002_19.
Rozdělení nemocnic dle velikosti:Překlady pacientů mezi zařízeními nejsou zohledňovány. Překladem se rozumí přeložení pacienta k jinému poskytovateli zdravotních služeb, který je vymezen rozdílným, identifikačním číslem zařízení (IČZ). Výsledky jsou přiřazeny pracovišti, které resekční výkon na tlustém střevu provedlo.
Výstupem tohoto výsledkového ukazatele jsou hrubé a standardizované mortality a další kontextové výstupy pro všechna chirurgická pracoviště, která v definovaném období provedla aspoň jeden definovaný výkon na tlustém střevu včetně 95% intervalů spolehlivosti vyjadřujících statistickou míru nejistoty při odhadu standardizované mortality daného poskytovatele zdravotních služeb.
VYMEZENÍ POJMŮ POTŘEBNÝCH PRO VÝPOČET STANDARDIZOVANÉ MORTALITYReferenční národní mortalita – jedná se o podíl počtu pacientů s definovaným výkonem na tlustém střevu pro karcinom zemřelých v ČR do 90 dnů od přijetí za sledované časové období (např. 1 rok) / vůči počtu všech pacientů s definovaným výkonem na tlustém střevu pro karcinom v ČR.
Hrubá mortalita poskytovatele zdravotních služeb (PZS) – jedná se o podíl počtu pacientů s definovaným výkonem na tlustém střevu pro karcinom zemřelých do 90 dnů od přijetí za sledované časové období (např. 1 rok) vůči počtu všech pacientů daného poskytovatele s definovaným výkonem a dg za sledované časové období (např. 1 rok).
Standardizovaná mortalita PZS – jedná se o hrubou mortalitu standardizovanou (adjustovanou) na příslušné adjustační faktory pomocí modelu logistické regrese vytvořeného na datech všech PZS v ČR. Důvodem adjustace je umožnění srovnání mezi pracovišti i v případě nerovnoměrně rozložené skladby pacientů.
Znázornění a interpretace výsledků ukazateleZařízení, která budou mít celý interval spolehlivosti pro standardizovanou mortalitu nad hodnotou národní referenční mortality, budou v grafu označena červený semaforem a budou zasluhovat bližší rozbor na základě dalších kontextových tabulek. Naopak pracoviště, která budou mít celý interval spolehlivosti standardizované mortality pod hodnotou národní referenční mortality, budou označena zeleným semaforem a mohou sloužit jako příklad ke sledování příčin úspěšné péče. Pracoviště, u kterých se bude interval spolehlivosti standardizované mortality překrývat s hodnotou národní referenční mortality, budou mít oranžový semafor – u těchto zařízení nebude statisticky možné posoudit, zda jsou spíše lepší nebo horší. Obdobným způsobem jsou výsledkové ukazatele znázorňovány ve většině zemí s vyspělou agendou měření kvality.
Metodika výpočtu standardizované mortality RhAby hodnota výsledkového ukazatele opravdu odpovídala kvalitě daného poskytovatele, musíme ukazatel očistit od případného nežádoucího vlivu jiné skladby pacientů mezi poskytovateli. Tento proces se nazývá standardizace (adjustace) a jeho výsledkem jsou hodnoty ukazatelů, které by daný poskytovatel dosahoval, pokud by skladba jeho pacientů odpovídala skladbě pacientů v referenční populaci. Referenční populaci zpravidla tvoří všechny zkoumané případy všech zkoumaných nemocnic. Po standardizaci ukazatel tedy vyjadřuje, jak by srovnávaná zařízení byla úspěšná, kdyby léčila všechna úplně stejné pacienty, což je důležité. Popis metodiky jsme pro české prostředí převzali z americké agentury pro měření kvality AHRQ (publikace Quality indicators empirical methods, původní autor Stanford University, 2014).
Standardizovaná mortalita Rh v % je definována následujícím vzorcem: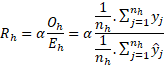
Pozorovaná míra úmrtnosti Oh v čitateli vzorce vyjadřuje poměr opravdového počtu pacientů dané nemocnice, kteří zemřeli po výkonu na tlustém střevu pro karcinom, k celkovému počtu pacientů dané nemocnice, kteří byli léčeni s definovanou hlavní diagnózou. Proměnná yj nabývá hodnoty 1, pokud úmrtí opravdu nastalo a 0 pokud nenastalo. Proměnná nh vyjadřuje počet pacientů léčených v dané nemocnici.
Očekávaná míra úmrtnosti Eh ve jmenovateli vzorce vyjadřuje, jakou pozorovanou míru úmrtnosti očekáváme při daných charakteristikách pacientů dané nemocnice. Proměnná ŷj vyjadřuje vypočítanou pravděpodobnost, že u pacienta j se svými danými charakteristikami úmrtí nastane. Tato pravděpodobnost je pro každého pacienta na základě jeho charakteristik vypočítána na základě modelu logistické regrese. Model je vytvořen z dat všech sledovaných zařízení a po vytvoření umí pro každého pacienta předpovědět na základě jeho charakteristik pravděpodobnost jeho úmrtí. Součet těchto očekávaných pravděpodobností úmrtí pacientů z daného zařízení vydělený počtem pacientů nh léčených s definovanou dg v daném zařízení určuje očekávanou míru úmrtnosti Eh.
Finálně získáme standardizovanou míru úmrtnosti vynásobením podílu pozorované míry úmrtnosti Oh a očekávané míry úmrtnosti Eh (na základě modelu) s referenční národní mortalitou α.
Tvorba modelu zažíná určením standardizačních rizikových faktorů (tzv. adjustační faktory), které by mohly ovlivnit výsledek srovnání, a ve kterých se zařízení liší. Pokud není předpokládán vliv faktoru na výsledek nebo je jeho rozložení mezi zařízeními homogenní, není třeba tento faktor do standardizace zařazovat.
Jedná se o vícerozměrný statistický model, kde vysvětlovanou proměnnou y je nějaká binární proměnná s hodnotami 0 a 1 (např. úmrtnost) a vysvětlujícími proměnnými xi jsou jednotlivé potenciální vstupní rizikové faktory. Výstupem logistické regrese je rovnice pro odhad pravděpodobnosti např. úmrtnosti pro konkrétní kombinaci rizikových faktorů daného pacienta. Tvar rovnice je následující:
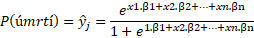
Za x1,…, xn dosadíme hodnoty jednotlivých proměnných pro konkrétního pacienta. Koeficienty β1, …, βn jsou koeficienty modelu.
Pro výpočet jsou použita administrativní data zdravotních pojišťoven pouze těch pacientů, u nichž jsou dostupné všechny následující údaje:
95% interval spolehlivosti pro standardizovanou mortalitu daného zařízení je vypočítán podle vzorce:
Interval spolehlivosti 95% =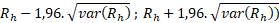 , kde
, kde 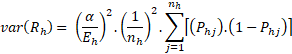
Expertní panel se shodl, že tento výsledkový ukazatel potvrzuje doporučení ze předchozí objemového ukazatele OUK_CHI_002_19 a dobře na něj svými výstupy navazuje. Při interpretaci výsledků je třeba se orientovat podle referenčních hodnot mortality pro celou ČR a současně podle kontextových údajů tohoto výsledkového ukazatele. Podrobně je tato interpretace uvedena v abstraktu výše.
Zařízení, která mají celý interval spolehlivosti nad hodnotou průměrného výsledku (v tomto případě populační mortality či pooperačních komplikací), jsou doporučena k dalšímu sledování. Naopak zařízení, která mají celý interval pod hodnotou průměrného populačního výsledku, mohou sloužit jako příklad dobré praxe v daném oboru. Ostatní zařízení nelze z hlediska standardizovaného výsledku statisticky posoudit. Tento výsledkový ukazatel vnímáme stejně jako v anglickém NHS jako tzv. „Smoke indikátor“. Nejde tedy o žebříčky výsledků jednotlivých zařízení, ale o případné upozornění na možný „doutnající“ problém v některém centru, který bude zasluhovat případný podrobnější pohled.
Z pohledu sledování onkologického stadia nádoru mohou být k výkonu přijati pacienti ve stádiu dle TNM klasifikace T1-T4. Ukazatel tedy aktuálně nesleduje stadium ani grading tumoru. V dalším rozvoji ukazatele od roku 2020 bude možné sledovat stádium tumoru prostřednictvím CZ_DRG markerů z administrativních dat zdravotních pojišťoven v případě, že jejich vykazování PZS bude dostatečně kvalitní.
Kromě 90denní mortality navrhnul odborný panel jako další možnost budoucího rozvoje ukazatele doplnit hlavní ukazatel 90denní mortality po resekčním výkonu karcinomu tlustého střeva o kontextový ukazatel dlouhodobější (např. tříleté či pětileté v případě dostatečně dlouhé časové řady) mortality pacientů.
Řešení problému velkoobjemovými chirurgy:
Častým argumentem proti centralizaci specializovaných výkonů je skutečnost, že místo objemu výkonů na zařízení (tzv „hospital volume“) by se měl posuzovat zejména počet výkonů na chirurga (tzv „surgery volume“). Tedy, že velkoobjemový chirurg může dělat stejný výkon ve více zařízeních. Toto však z českých administrativních dat není možné zjistit. Studie potvrzující vysokou korelaci mezi kvantitou a kvalitou popisují však velice podrobně nejen důležitost erudice daného chirurga, ale zejména celého týmu nemocnice při vzniku následných komplikací po samotném výkonu, kdy už samotný velkoobjemový chirurg není přítomen.
Nemožnost srovnání pracovišť z důvodu jiné skladby pacientů indikovaných k resekci tlustého střeva či jiného typu operací:
Možnost srovnání pracovišť i při případné rozdílné skladbě pacientů je zajištěna principem stratifikace pracovišť a principem standardizace dat. Na základě principu stratifikace jsou v rámci ukazatele srovnávána vždy pouze pracoviště podobné velikosti. Na základě principu standardizace jsou prostřednictvím modelu logistické regrese výsledky srovnání spravedlivě standardizovány (adjustovány) na věk pacientů, jejich pohlaví, ale také na důležité komorbidity. Pokud má tedy některé zařízení v datech vyšší věk pacientů nebo třeba častější výskyt důležitých komorbidit, výsledek toto spravedlivě reflektuje, přestože se tato velká rozdílnost pacientů mezi pracovišti v datech nepotvrdila. V případě ukazatele 90denní standardizované mortality pacientů po resekčním karcinomu tlustého střeva je také u každého pracoviště sledován samostatně výsledek akutních a plánovaných operací, který umožní pro každé pracoviště posoudit relevanci výsledků k referenční hodnotě a usnadní úvahy, zda rozdíly mezi pracovišti jsou způsobeny pouze jinou skladbou pacientů či jiným typem operace, nebo je rozdíly možno zlepšit hledáním rozdílů mezi pracovišti s horšími a lepšími hodnotami uvedeného ukazatele.
[1] Y. Parc, J. Reboul-Marty, J. H. Lefevre, C. Shields, N. Chafai and E. Tiret. Factors influencing mortality and morbidity following colorectal resection in France. Analysis of a national database (2009–2011). doi:10.1111/codi.13099; 2015.
[2] J. Bhoday, A. Martling, J. Straßburg and G. Brown. Session 1: The surgeon as a prognostic factor in colon and rectal cancer? doi:10.1111/codi.14076; 2018.
[3] R. Detering, D. Saraste, M. P. M. de Neree tot Babberich, J. W. T. Dekker, M. W. J. M. Wouters, A. A. W. van Geloven, W. A. Bemelman, P. J. Tanis, A. Martling, M. Westerterp and on behalf of the Swedish ColoRectal Cancer Registry and the Dutch ColoRectal Audit. International evaluation of circumferential resection margins after rectal cancer resection: insights from the Swedish and Dutch audits. doi:10.1111/codi.14903; 2019.
[4] L. H. Iversen, H. Harling, S. Laurberg and P. Wille-Jørgensen on behalf of the Danish Colorectal Cancer Group. Influence of caseload and surgical speciality on outcome following surgery for colorectal cancer: a review of evidence. Part 2: Long-term outcome. doi:10.1111/j.1463-1318.2006.01095.x; 2006.
[5] P. Mroczkowski, R. Kube, H. Ptok, U. Schmidt, S. Hac, F. Köckerling, I. Gastinger and H. Lippert. Low-volume centre vs high-volume: the role of a quality assurance programme in colon cancer surgery. doi:10.1111/j.1463-1318.2011.02680.x; 2011.
| Plánované operace | Akutní operace | |
|---|---|---|
| 90denní mortalita | 7,34% | 20,57% |
| Nemocniční mortalita | 3,38% | 12,43% |
| Chirurgické komplikace | 27,27% | 53,75% |
| Ostatní komplikace | 9,39% | 17,60% |
| Počet pacientů za rok | Počet pacientů | Průměrný věk | Počet zemřelých | Hrubá mortalita | Standardizovaná 90denní mortalita | 95% interval spolehlivosti | Počet zemřelých v nemocnici | Standardizovaná nemocniční mortalita | Chirurgické komplikace | Ostatní komplikace | Průměrná délka hospitalizace | Laparoskopicky / Otevřeně | Resekce / paliace | Procento pacientů s diabetem | Procento pacientů s antikoagulací | Procento pacientů s hypertenzí |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Více než 50 | 2666 | 68,58 | 171 | 6,41% | 6,57% | (5,53% ; 7,61%) | 70 | 2,71% | 28,21% | 8,12% | 13,55 | 19,47% / 80,53% | 95,09% / 4,91% | 24,72% | 37,66% | 9,23% |
| 30 až 50 | 1495 | 69,93 | 119 | 7,96% | 7,83% | (6,47% ; 9,19%) | 58 | 3,81% | 25,90% | 8,98% | 14,01 | 35,12% / 64,88% | 96,12% / 3,88% | 29,73% | 37,99% | 7,51% |
| 15 až 30 | 1275 | 70,13 | 103 | 8,08% | 7,81% | (6,34% ; 9,27%) | 49 | 3,67% | 27,94% | 13,26% | 14,99 | 18,75% / 81,25% | 95,69% / 4,31% | 30,61% | 40,82% | 7,58% |
| Méně než 15 | 365 | 69,08 | 33 | 9,04% | 9,16% | (6,36% ; 11,96%) | 19 | 5,32% | 23,69% | 6,57% | 14,34 | 10,68% / 89,32% | 95,34% / 4,66% | 27,48% | 41,21% | 6,39% |
| Celkem | 5801 | 426 | 196 |
| Počet pacientů za rok | Počet pacientů | Průměrný věk | Počet zemřelých | Hrubá mortalita | Standardizovaná 90denní mortalita | 95% interval spolehlivosti | Počet zemřelých v nemocnici | Standardizovaná nemocniční mortalita | Chirurgické komplikace | Ostatní komplikace | Průměrná délka hospitalizace | Laparoskopicky / Otevřeně | Resekce / paliace | Procento pacientů s diabetem | Procento pacientů s antikoagulací | Procento pacientů s hypertenzí |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Více než 50 | 802 | 71.29 | 147 | 18.33% | 18.04% | (14.93% ; 21.16%) | 85 | 10.40% | 53.29% | 16.77% | 20.27 | 6,73% / 93,27% | 89,28% / 10,72% | 24.29% | 38.27% | 6.99% |
| 30 až 50 | 664 | 70.66 | 138 | 20.78% | 21.27% | (17.78% ; 24.76%) | 89 | 13.78% | 51.24% | 16.83% | 20.00 | 12,65% / 87,35% | 88,40% / 11,60% | 27.14% | 38.37% | 7.96% |
| 15 až 30 | 543 | 71.23 | 122 | 22.47% | 22.41% | (18.60% ; 26.22%) | 76 | 13.97% | 58.83% | 19.69% | 21.10 | 5,52% / 94,48% | 87,66% / 12,34% | 23.21% | 37.56% | 7.89% |
| Méně než 15 | 179 | 71.15 | 43 | 24.02% | 23.89% | (17.26% ; 30.51%) | 22 | 12.19% | 49.73% | 17.83% | 20.62 | 3,35% / 96,65% | 82,12% / 17,88% | 28.47% | 33.58% | 6.57% |
| Celkem | 2188 | 450 | 272 |
| Přístup | Počet pacientů | Průměrný věk | Počet zemřelých | Hrubá mortalita | Standardizovaná 90denní mortalita | 95% interval spolehlivosti | Počet zemřelých v nemocnici | Standardizovaná nemocniční mortalita | Chirurgické komplikace | Ostatní komplikace | Průměrná délka hospitalizace | Resekce / paliace | Procento pacientů s diabetem | Procento pacientů s antikoagulací | Procento pacientů s hypertenzí |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Otevřeně | 4479 | 70,03 | 384 | 8,57% | 8,32% | (7,54% ; 9,10%) | 177 | 3,79% | 29,92% | 10,03% | 14,87 | 94,78% / 5,22% | 28,43% | 41,48% | 8,52% |
| Laparoskopicky | 1322 | 66,83 | 42 | 3,18% | 3,54% | (2,00% ; 5,08%) | 19 | 1,69% | 18,02% | 7,10% | 11,22 | 97,96% / 2,04% | 24,39% | 29,54% | 7,32% |
| Celkem | 5801 | 426 | 196 |
| Přístup | Počet pacientů | Průměrný věk | Počet zemřelých | Hrubá mortalita | Standardizovaná 90denní mortalita | 95% interval spolehlivosti | Počet zemřelých v nemocnici | Standardizovaná nemocniční mortalita | Chirurgické komplikace | Ostatní komplikace | Průměrná délka hospitalizace | Resekce / paliace | Procento pacientů s diabetem | Procento pacientů s antikoagulací | Procento pacientů s hypertenzí |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Otevřeně | 2014 | 71,43 | 439 | 21,80% | 21,47% | (19,51% ; 23,44%) | 268 | 13,08% | 55,37% | 18,28% | 20,64 | 87,79% / 12,21% | 24,71% | 37,97% | 7,48% |
| Laparoskopicky | 174 | 66,97 | 11 | 6,32% | 7,67% | (0,25% ; 15,10%) | 4 | 2,88% | 34,55% | 8,82% | 17,86 | 90,80% / 9,20% | 32,41% | 34,26% | 7,41% |
| Celkem | 2188 | 450 | 272 |
 Pro Vaše ICZ nejsou v tomto roce dostupná žádná data.
Pro Vaše ICZ nejsou v tomto roce dostupná žádná data.  Pro Vaše ICZ nejsou v tomto roce dostupná žádná data.
Pro Vaše ICZ nejsou v tomto roce dostupná žádná data.